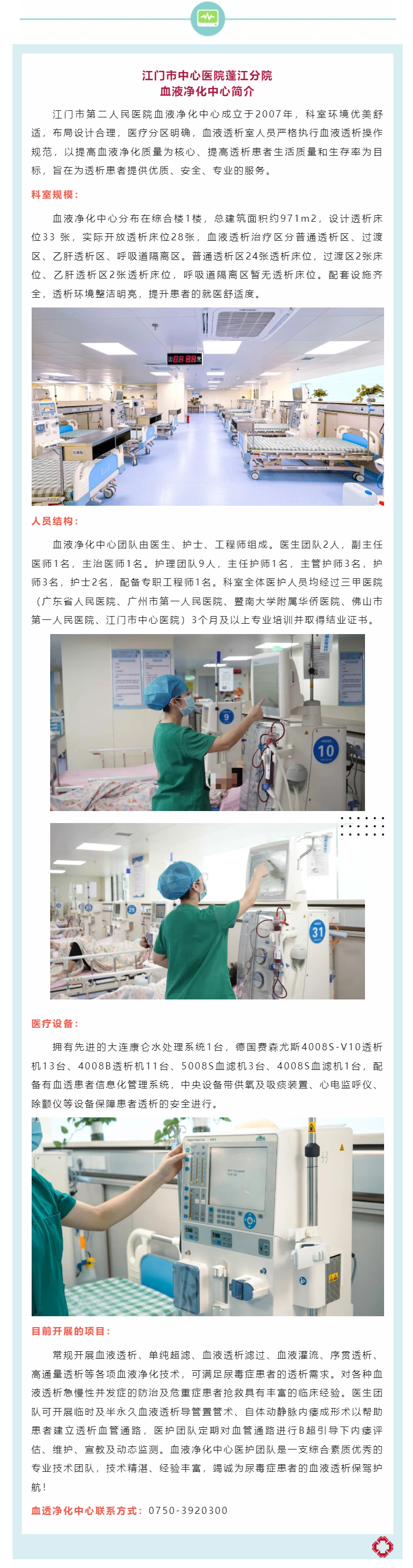
病例回顾
李某(化名),多发性骨髓瘤合并尿毒症患者,每周1次化学药物抗肿瘤治疗,因留置右颈内静脉临时导管透析时间过长,出现右上肢肿胀。检查发现右侧头臂静脉血栓形成,管腔狭窄,诊断为中心静脉狭窄病变。经抗凝治疗、拔除临时导管后,患者肿胀消退,成功过渡到左侧自体动静脉内瘘透析。
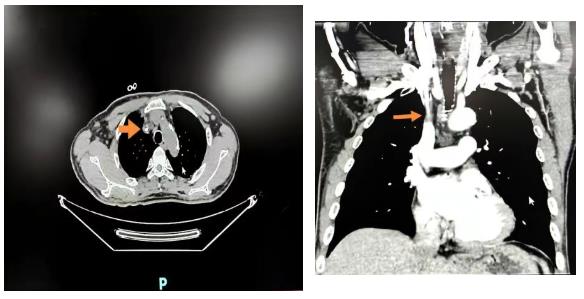
血管通路相关的中心静脉一般是指位于胸腹腔深处的"主干道"。它负责把血液从手臂、颈部、下肢等地方收集起来,再送回心脏。这些"主干道"包括了锁骨下静脉、头臂静脉、上腔静脉、髂静脉、下腔静脉。当"主干道"因为各种原因变窄甚至堵塞,血液就无法顺畅回流而引起的一系列表现我们称为中心静脉狭窄(CVS)。循证数据表明CVS的发生率约为25%-42%,目前正成为威胁血管通路生命的重大阻碍,因此,重视中心静脉狭窄的发生和预防,最大限度保护血管资源对透析患者尤为重要。
中心静脉狭窄发生的原因?
1)中心静脉导管插管(临时透析导管、半永久透析导管或其他导管)是造成CVS的主要原因,特别是长期使用或反复置管;
2)静脉内放置PICC、输液港或安装心脏节律器、心脏起搏器、植入式除颤器等对血管造成损伤;
3)同侧内瘘的高血流量刺激血管内膜增生,加剧狭窄;
4)解剖结构异常如胸廓出口综合征、左无名静脉受压、肿瘤压迫等。
中心静脉狭窄有哪些预警信号?
1)单侧水肿:比如一侧手臂、肩膀或脖子、面部突然变肿,衣服的袖子都变紧了;
2)血管凸起:颈部或肩膀、手臂的浅表静脉变得又粗又明显,像一条条蚯蚓;
3)透析不顺利:内瘘穿刺困难、透析中静脉压升高、穿刺口渗血、透析结束后穿刺点很难止血,部分患者可有患肢局部疼痛、血管瘤形成、溃烂、感染等;
4)严重症状:如果堵塞严重,可能会感到胸闷、气短、呼吸费力。
中心静脉狭窄如何诊断?
上腔静脉CTV能显示中心静脉及周围解剖结构,例如外在肿瘤压迫、静脉受压等,可辅助诊断 CVS。诊断中心静脉狭窄的“金标准”是做一个叫"数字减影血管造影(DSA)"的检查。它不仅能清晰地看到血管的狭窄部位和程度,还能在检查的同时直接进行治疗,非常高效。
中心静脉狭窄的诊断公式=病史(中心静脉置管史、血管内器械置入史、肿瘤放化疗、颈胸部手术或外伤史)+CVS预警信号+CTV/DSA
中心静脉狭窄的治疗
1)没有症状的CVS可不干预,应动态观察病情变化;
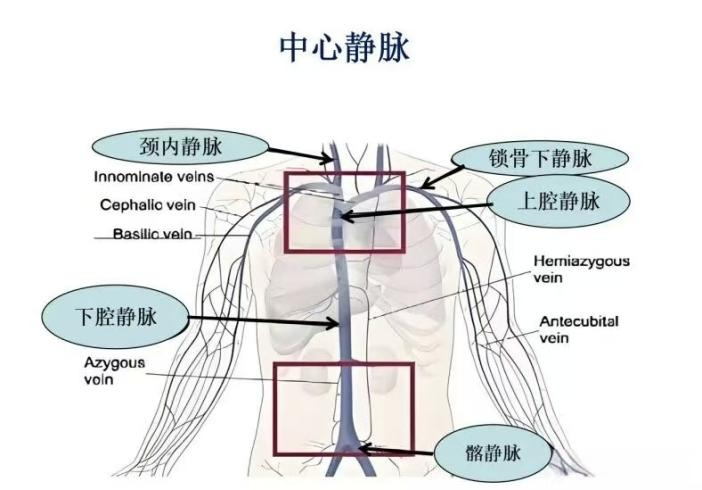
2)微创的"介入治疗"是治疗CVS的首选方式,包括球囊扩张(PTA)和支架置入(PTS);
球囊扩张:用一个小小的球囊把狭窄的血管"撑"开
支架置入:如果单纯球囊扩张效果不好,就放一个金属支架来支撑血管壁
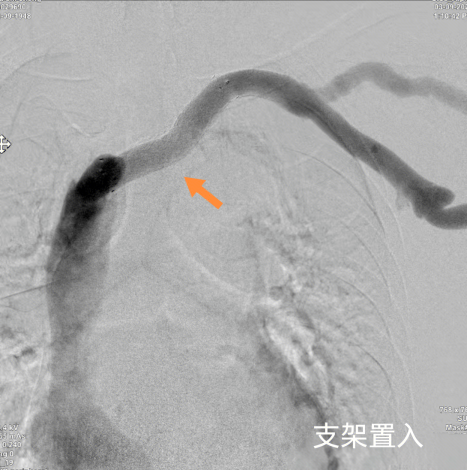
3)外科开放性手术治疗:如血管转流术、血管旁路术、血管修补成形术等;合并静脉高压征、缺血综合征和高输出量心力衰竭的高流量通路(血流量>2000ml/min)进行限流手术;
4)其他:更换肾脏替代治疗方式、更换通路。
中心静脉狭窄的预防
1)有肾脏替代治疗指征的患者应提前建立透析通路;通路失功患者及时重建通路或处理通路病变,以避免紧急状态下中心静脉插管;
2)选择材质更优的导管、规范使用导管、尽早拔管;
3)合理选择插管位置,尽量避免锁骨下静脉、左侧颈内静脉插管;避免在导管/心脏起搏器同侧肢体建立内瘘;避免在有功能的内瘘同侧肢体进行插管;
4)推荐在彩超引导下完成中心静脉导管置入,妥善固定导管,减少移位;
5)已经建立血管通路、明确诊断CVS或已行血管微创介入治疗的CVS患者均应定期接受医生的随访追踪。
总而言之,中心静脉狭窄虽然可怕,但只要早预防、早发现、早治疗,就能够有效地控制。医患之间的密切配合,是守护好这条"生命线"的关键。
参考文献:
中华医学会肾脏病学分会专家组.透析通路中国指南(2024年版)[J].中华肾脏病杂志,2024,40(12):990-1070.
中国医院协会血液净化中心分会血管通路工作组.中国血液透析用血管通路专家共识(第2版)[J].中国血液净化,2019.18(6):365-381.